DROGAS COLINERGICAS: ACCION INDIRECTA. ANTICOLINESTERAS
Efectos del sistema colinérgico:
A nivel intestinal aumenta la motilidad.
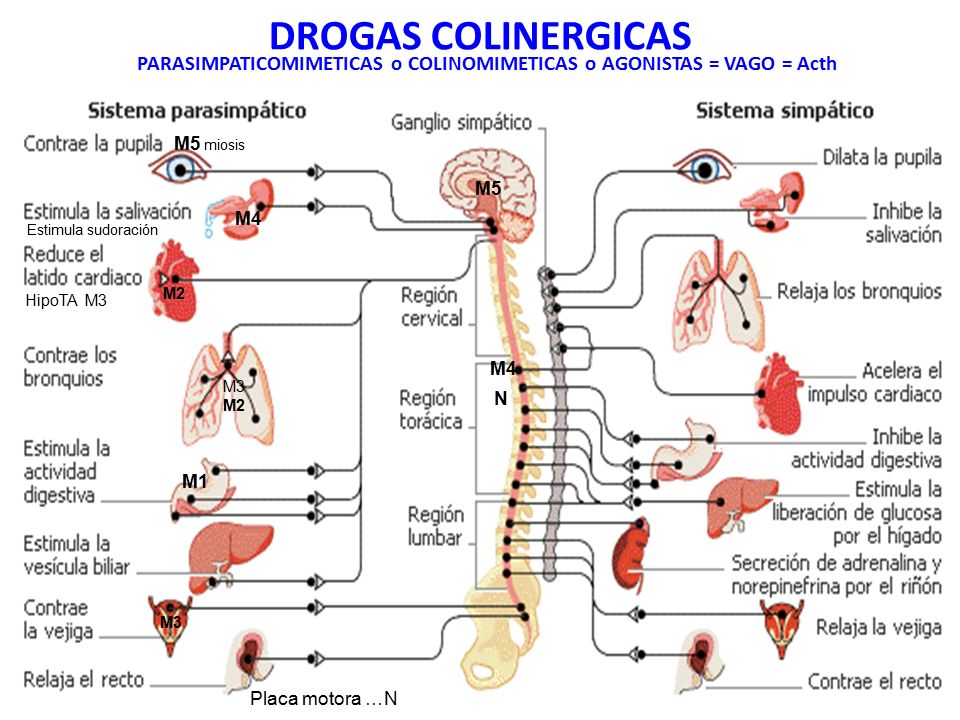
A nivel del ojo el sistema simpático produce midriasis y el parasimpático el miosis, entonces las drogas colinérgicas producirían miosis.
A nivel de los vasos sanguíneos tienen poco efecto porque la resistencia vascular la determina el simpático.
A nivel de los órganos genitales produce la erección en el hombre.
En cuanto a sistema colinérgico, existen dos grupos:
- De acción directa (que estimulan directamente al receptor, y el resultado observado es el efecto similar a la sustancia endógena natural que en el caso del sistema “colinérgico” seria acetilcolina). Tenemos un grupo de estas drogas que era la acetilcolina exógena, que no tiene mucha aplicación clínica porque es degradada y además no atraviesa la barrera, pero había unos cuantos de ellos que tendrían una aplicación clínica, como la pilocarpina a nivel oftálmico (se utiliza en el glaucoma agudo, es una emergencia y debemos bajar la presión ocular para evitar que el paciente tenga consecuencias en la visión.)
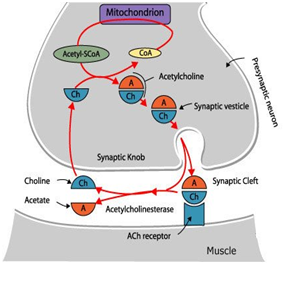
- De acción indirecta, el mecanismo general de este grupo es la inhibición de la acetilcolinesterasa. (Enzima encargada de culminar el efecto de la acetil-colina a través de su degradación en acetato y colina) todas estas drogas se denominan anticolinesterasas, porque específicamente su mecanismo de acción está relacionado con esta enzima, el efecto por supuesto no es directo de estimular el receptor nicotínico o muscarinico, sino de inhibir la acetilcolinesterasa. Por ejemplo si la acetilcolina tiene estipulado estar 1 milisegundo a nivel de la hendidura, porque la acetilcolinesterasa la degrada, pero si esta inhibida por un fármaco, lo que va a pasar es que esta acetilcolina va a permanecer más tiempo en la hendidura sináptica, y esto va a prolongar su acción farmacológica prolongando su acción farmacológica generando una respuesta colinérgica.
Clasificación de los usos de las drogas anticolinesterasa:
- Usos terapéuticos.
- Usos tóxicos.
Además representan el contenido de muchos insecticidas y se utilizo ampliamente en la guerra química. Los usos terapéuticos quizás son pocos pero importantes porque hasta el momento no hay otras drogas que se pueden utilizar para esas patologías.
Entonces las drogas de acción indirecta (anticolinesterasas) a su vez la podemos catalogar como: (esto lo va a determinar el tiempo que permanezca la enzima inactiva)
- De inhibición irreversible
- De inhibición reversible
Drogas anticolinesterasas que tienen efecto reversible y sus aplicaciones clínicas. Existen 2 grupos:
Desde el punto de vista estructural son diferentes y algunos tienen sus aplicaciones bien definidas. - El primer grupo, constituido por 4 fármacos: Fisostigmina es el precursor de este grupo y es un alcaloide, los otros son sintéticos (neostigmina, piridostigmina y rivastigmina) que son derivados carbamoilados y dependiendo de su estructura química vamos a tener mayores o menores efectos centrales, mayores o menores efectos a nivel de la placa neuromuscular, y algunos tienen la capacidad de atravesar la barrera por la cual se pueden utilizar para patologías del sistema nervioso central.
- El segundo grupo: tiene la capacidad de unión más débil, no covalente, de manera que su efecto quizás es más corto, tenemos el edrofonio que es de este grupo el que puede tener una aplicación clínica, tacrina que dejo de usarse porque es hepatotóxica, y el donepezilo que se utiliza para pacientes con Alzheimer.
Fisostigmina, es el prototipo del grupo 1 de drogas anticolinesterasas de acción reversible que se derivan de este alcaloide (Physostigma venenosum), dentro de sus características estructurales es una droga de amonio terciario, lo cual indica que tiene la capacidad de atravesar barreras. Tiene buena absorción por vía gastrointestinal y por cualquier otra de las vías como subcutánea y por mucosas. Su eliminación es vía renal.
Esta fisostigmina tiene acción a nivel del sistema autonómico y su efecto no va a ser definido en cualquier área como tal.
Neostigmina: es un derivado sintético de la fisostigmina, desde el punto estructural es de amina cuaternaria lo que significa que tiene más carga y se le hace más difícil atravesar la membrana. Es más estable desde el punto de vista químico y es más potente en lo que se refiere a la capacidad de inhibir a la acetilcolinesterasa y dentro de sus beneficios está el hecho de no atravesar la barrera hematoencefálica lo que va a permitir utilizarla en algunas patologías sin producir tantos efectos colinérgicos centrales.
Piridostigmina: es un congénere que también tiene amplio uso en alguna enfermedad neuromuscular que trataremos más adelante. Tanto la Neostigmina como la Piridostigmina no tienen muy buena absorción oral lo que hace que la dosis oral sea muy amplia y que tengamos que vigilar e individualizar al paciente.
Ejemplo: quizás tenemos que controlar a un paciente con 3 dosis de fármaco al día o podemos tener otros casos de pacientes con menores dosis que también tengamos que controlar. Recordemos que la biodisponibilidad varía de un individuo a otro por su absorción variable, lo que va a permitir que tengamos un amplio margen de dosis entre distintos pacientes.
Dentro de los grupos carbamilados tenemos:
Rivastigmina: es el que tiene mayor liposolubilidad, lo cual implica que tiene una amplia penetración a nivel de sistema nervioso central y lo podemos usar en la enfermedad de Alzheimer.
Tacrina - Donepezilo: tiene efectos tóxicos desde los pocos días de haberse empezado el tratamiento por los metabolitos que se generan, lo cual es reversible si se suspende la droga y tiene la capacidad de cruzar la barrera H-E igual que el Donepezilo.
Estas tres drogas son unas anticolinesterasas que podemos utilizar en la Enfermedad de Alzheimer.
Fármacos que tienen una unión no covalente:
Edrofonio: se elimina por vía renal, hay un metabolismo rápido y hay una separación rápida de la acetilcolinesterasa, lo cual permite que tenga una acción muy corta, de unos 10- 15 minutos aproximadamente, por lo que desde el punto de vista terapéutico es muy difícil su tratamiento. Además por vía oral su absorción es muy mala, lo que condiciona que debemos usarlo por vías parenterales.
Su uso es básicamente diagnóstico. Cuando administramos una droga o una sustancia que tiene la capacidad de inhibir a la acetilcolinesterasa, vamos a tener estos tres tipos de efectos. Algunas drogas quizás van a tener más efecto a nivel del musculo estriado como la Neostigmina pero muchas de ellas obtienen efectos generales.
Efectos:
- Estimulan a los receptores muscarínicos que están a nivel de los órganos efectores como músculo, corazón, etc.
- Estimulan y luego deprimen a los ganglios autonómicos, a nivel de la placa motora terminal y a nivel de SNC (receptores nicotínicos); de manera que cuando administramos este tipo de drogas vamos a tener un efecto colinérgico.
- Estimulan y luego deprimen receptores colinérgicos en el SNC.
Ejemplo:
En el músculo tenemos receptores colinérgicos específicos que van a estar sometidos a este tipo de drogas. Lo normal a nivel de la placa motora terminal es que cuando se une la acetilcolina al receptor se abren los canales para el ingreso de sodio, hay despolarización de la membrana y posterior contracción muscular.
Si al musculo normal le damos una droga anticolinesterasa se aumenta la contractilidad del músculo y sucede algo parecido a cuando hay un periodo refractario absoluto en la célula (no hay una respuesta independientemente de la magnitud del estímulo):
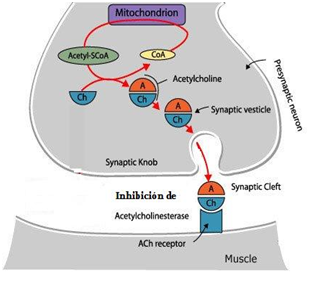
La acetilcolina se une al receptor y se contrae el músculo; si esa acetilcolina permanece más tiempo en el receptor porque la enzima encargada de degradarla está inhibida, al inicio podemos ver un aumento de la contracción pero después se disminuye todo lo que es el proceso contráctil porque hay saturabilidad del receptor y al final lo que vamos a ver es una parálisis.
En la terminal colinérgica la acetilcolina se está uniendo al receptor, ésta acetilcolina es trasladada por la acetilcolinesterasa. Esta enzima se divide en acetato y colina que es la sustancia que se recaptura. Si suministramos una droga que va a inhibir esta acetilcolinesterasa lo que vamos a hacer es que esta acetilcolina permanezca más tiempo unida a nivel de los receptores.
NORMAL INHIBICION DE LA
ACETILCOLINESTERASA
(Aumento de la contracción en un
inicio y posteriormente parálisis)
A nivel general en un paciente que reciba una sobredosis de una droga anticolinesterasa, podemos sospecharlo el paciente puede llega a la emergencia con fasciculaciones, miosis, hiperreflexia, bradicardia, diarrea, incontinencia urinaria, aumento de las secreciones que se traduce en sialorrea, sudoración profusa y broncorrea, entre otras, en algunos casos pudiera haber priapismo.
La hipertonía no es precisamente una manifestación de la sobredosis por anticolinesterasas, ya que la hipertonía se da por sección del haz piramidal (lesión del SNC), porque no están todos los haces inhibitorios y el paciente va a estar hipertónico como ocurre en el caso de lesión central, ACV o lesión traumática.
USOS CLINICOS DE LAS DROGAS ANTICOLINESTERASAS:
En pacientes con atonía intestinal o urinaria de origen no obstructivo, pudieran usarse alguna de estas drogas porque va a aumentar el peristaltismo, pero no pueden usarse en estados obstructivos.
En glaucomas porque disminuye la presión intraocular.
En la Miastenia gravis: el sistema inmunológico destruye los receptores nicotínicos que están ubicados en la placa neuromuscular, clínicamente se observa como debilidad o fatiga muscular y perdida de la fuerza muscular, que se manifiesta cuando el paciente realiza una actividad o cuando la realice y se fatiga antes de lo normal. Hay una prueba que consiste en utilizar Edrofonio (droga anticolinesterasa), que tiene una vida media corta y se aplica por vía endovenosa y clínicamente al administrar esta droga se observa una mejoría de la sintomatología porque permite que la acetilcolina este unida por más tiempo al receptor. Si la causa es diferente a la Miastenia gravis, es decir, no tiene ninguna relación con los receptores nicotínicos, no se observara mejoría y en algunos casos el paciente puede empeorar porque se acumula la acetilcolina, pudiendo llegar a ocasionar una parálisis, por lo cual puede poner en peligro la vida del paciente. Dentro de las drogas que se pueden utilizar de mantenimiento, están: la neostigmina y piridostigmina. La más usada en Venezuela es la neostigmina junto con otras drogas.
En caso de intoxicación por anticolinérgicos.
En el Alzheimer, el sistema colinérgico mediante los receptores M1 está relacionado con la memoria y en esta enfermedad la característica principal es la degeneración colinérgica donde ocurre una destrucción de las neuronas colinérgicas que se traduce en el deterioro progresivo de la memoria y la alteración de otras funciones cognitivas. Por lo cual la administración de este tipo de drogas anticolinesterasas produce alguna mejoría en este tipo de pacientes. Dentro de las drogas, tenemos la tacrina que es hepatotóxica, también están rivastigmina y galantamina que se utilizan para la enfermedad de Alzheimer junto con otros tratamientos alternativos.
Las drogas anticolinesterasas como les había comentado al principio pueden unirse también en forma covalente y vamos a tener entonces una acción irreversible, lo cual implica que para nosotros detener el efecto solamente se va a conseguir cuando se sintetice de novó enzimas, que permita la degradación de la acetilcolina.
Tenemos un grupo de organofosforados con aplicación médica entre los cuales se encuentran: el ecotiofato y el isofluorato, que van a tener un uso sobre todo a nivel oftalmológico, se utilizan como mióticos, que es su principal uso clínico, tienen una acción muy prolongada y se utilizan más que todo en glaucoma.
Los insecticidas órganos fosforados (francamente son tóxicos a cualquier dosis con la que se tenga contacto) algunos utilizados en un principio resultaron ser más tóxicos que los que se utilizan actualmente, pero algunos de ellos tienen este efecto anticolinesterasa.
La enzima acetilcolinesterasa cuando se une por ejemplo a un grupo o a una droga órgano-fosforado se va a fosforilar y hay una característica que es que la enzima va a perder un grupo alquilo y decimos que la enzima está envejecido, cuando la enzima esta envejecida desde el punto de vista bioqímico, ya es prácticamente imposible separar la droga anticolinesterasa de la enzima. Si hacemos una intervención terapéutica antes del envejecimiento si se pudiera salvar y evitar que ese efecto sea irreversible. La regeneración espontanea requiere de días u horas y la recuperación se da cuando el organismo sea capaz de sintetizar nuevamente enzimas, lo que hacemos es utilizar drogas que hagan que esto ocurra más rápidamente.
RESUMEN:
Cuando la acetilcolina es la sustancia que se une: tenemos la enzima acetilcolinesterasa y el sustrato acetilcolina, se forma un complejo inestable que va a permitir que rápidamente esto sea separado y así la enzima queda libre, esto es lo normal a suceder en condiciones fisiológicas.
Cuando la enzima se une como sustrato al órgano fosforado lo que tenemos es la formación de un complejo estable, se une el órgano fosforado o se fosforila la enzima y si este proceso no es revertido rápidamente va a quedar irreversiblemente inhibida esta enzima, no se puede unir la acetilcolina, y no puede ser degradada. La forma de que nosotros podamos evitar que esto quede así es por medio de reactivadores pero debe de haber un tiempo de administración para que sea efectivo.
Organofosforados: las sustancias denominadas órgano-fosforados son muy liposolubles y volátiles, el hecho de que sean volátiles hace que se puedan inhalar fácilmente; la absorción de estas sustancias es buena por distintas vías como por la piel, mucosas, vías inhaladas y vía oral.
Metabolismo de los organofosforados e intoxicaciones: el metabolismo se da por hidrólisis hepática, los metabolitos se eliminan por vía renal. Lo que sucede normalmente con los órganos fosforados es que podemos tener una exposición accidental como es en el caso de las personas que laboran con este tipo de productos e intencional con fines suicidas u homicidas; en lo que es la parte laboral muchísimas veces es por impericia o descuido de las personas.
Tenemos la otra contraparte que son las intoxicaciones por carbamatos, que es el típico Campeón, y el efecto clínico que se verá en quien lo haya ingerido será un paciente sudoroso, miótico, bradicárdico, el paciente se pudo haber orinado, puede haber fasciculaciones; todo eso se puede observar en el paciente. Y en la intoxicación por órganos fosforados será lo mismo, la diferencia es que si el campeón se atiende a tiempo no deja secuelas, en cambio los organofosforados si pueden dejar secuelas como falla hepática, renal y puede fallecer por insuficiencia respiratoria, pero desde el punto de vista neurológico, ese paciente se encuentra consciente.
Entonces, la clínica de un paciente intoxicado por organofosforados será: nauseas, miosis, visión borrosa, vomito, diarrea, sudoración difusa, bradicardia, hipotensión por efecto colinérgico, etc. Esto ocurre porque se estimulan los receptores muscarínicos a nivel de los órganos efectores. Cuando están afectados los receptores nicotínicos vamos a encontrar en el paciente: fasciculaciones dependiendo del momento en el cual el paciente acuda, a la final lo que va a tener progresivamente es fatiga, debilidad y parálisis sobre todo de los músculos respiratorios que es lo que causa insuficiencia respiratoria. En el SNC pudiera tener efectos de confusiones hasta coma sobre todo por la liposolubilidad del fármaco, pero muchas veces el paciente puede estar incluso conscientes hasta que la toxicidad se ha sentido.
En cuanto al efecto, lo que hace es que permanece en un principio este canal abierto y este sodio permanentemente entrando, por ejemplo, a nivel de la placa neuromuscular y vamos a ver la fasciculación. En los pacientes con fasciculaciones, se puede ver como los grupos musculares se movilizan, y esa es en la primera etapa o en el primer tiempo más cercano de la intoxicación, en la medida en que la intoxicación es grave y se prolongue en el tiempo, se ve fatiga, debilidad y comienza a haber depresión de los músculos respiratorios.
En el caso de la intoxicación por órganos fosforados depende, por supuesto, de la cantidad de la sustancia. Si es por contacto en la piel la absorción es más lenta y la mortalidad se prolonga, y si es por vía oral la absorción es mucho más rápida. La mortalidad va a depender de la vía en la cual a través se tuvo contacto con el tóxico y de la cantidad. La causa de fallecimiento sería por insuficiencia respiratoria, hay parálisis de los músculos respiratorios y el paciente fallece.
De acuerdo al porcentaje de inhibición desde el punto de vista bioquímico se pueden tener niveles de intoxicación o extrapolando la química se pudiera tener una idea de cuál es el grado de inhibición de la acetilcolinesterasa.
Manifestaciones clínicas de acuerdo al grado de intoxicación:
- En el caso leve, se puede tener sobre todo cuando se tienen pacientes que refieren contactos por piel. Puede tener alteraciones visuales por espasmos de la acomodación, puede tener salivación, miosis y afectación más que todo de secreciones.
- Cuando el nivel de inhibición es mayor se tendrá afectación de la parte cardiovascular y toda la parte gastrointestinal. Se tiene bradicardia, trastornos de la conducción y alteración gastrointestinal con vómitos y se pudieran tener alteraciones electrolíticas por sudoración, diarrea, etc.
- En el caso severo, el paciente puede presentar edema pulmonar, insuficiencia respiratoria que es lo que ocasiona la muerte del paciente.
Abordar al paciente intoxicado:
Cuando un paciente llega intoxicado a la emergencia, lo ideal espreguntar al familiar del paciente sobre el incidente y al mismo tiempo abordar al paciente. No toda intoxicación implica hacerle un lavado gástrico. No toda intoxicación lleva algunas medidas que se aplican en los centros de atención. De manera que es importante abordar al paciente y ver la clínica, eso es típico, cuando llega a la emergencia un paciente intoxicado por Carbamato o por órganos fosforados se deben observar las pupilas puntiformes, además se debe ir preguntando al familiar del paciente o al mismo paciente si fue amenazado, accidental, voluntario, si tiene algún trastorno mental, si fue en el campo o en la ciudad. En un principio quizá no interesa saber si ingirió Campeón u otros órganos fosforados porque el abordaje inicial es el mismo. Las medidas generales incluyen todas las medidas de destoxificación.
Medidas básicas para cumplir en emergencia: tomar una vía periférica, hidratación, si la intoxicación fue por vía gastrointestinal se realiza un lavado gástrico: se coloca una sonda nasogástrica, se le pasa 300 – 400 cc por la sonda, y luego se desciende la sonda para que salga la misma cantidad de contenido e incluso salgan los trozos de la pastilla, esto se realiza hasta que el líquido salga claro y luego se aplica carbón activo, que lo que hace es neutralizar lo que ya pasó en el estómago.
Técnica de Lavado Gástrico:
- Se inicia una vez comprobada la correcta colocación de la sonda gástrica.
- Introducción de la cantidad apropiada de líquido (solución salina isotónica) a temperatura templada 37ºC , para evitar hipotermia. Los ciclos serán de 10-15 ml/ kg sin sobrepasar de 200 ml en el niño mayor.
- Si la instilación del líquido se realiza por el sistema pasivo se clampará la rama de conexión a la bolsa de drenaje y se dejará infundir la bolsa de irrigación . Si el líquido se introduce mediante sistema activo, se infundirá directamente con la jeringa conectada a la sonda gástrica.
- Masaje suave en la zona del epigastrio para facilitar la remoción de las sustancias a eliminar.
- Aspiración suave del líquido instilado mediante jeringa (sistema activo) o drenaje por gravedad (cerrando la conexión a la bolsa de fluido y abriendo la bolsa de drenaje mediante sistema pasivo). Se puede usar también el método de sifón bajando la sonda por debajo del nivel del estómago del niño y dejándola refluir a un recipiente. La cantidad de líquido drenado ha de ser aproximadamente igual al líquido irrigado para evitar dilatación gástrica o el pase de tóxicos hacia duodeno.
- La eficacia del lavado se puede complementar con la adición de soluciones especiales (carbón activado, catárticos, sustancias para el control del sangrado) si estuviera indicado.
Fuente: http://www.eccpn.aibarra.org/temario/seccion6/capitulo103/capitulo103.htm
Desde el punto de vista farmacológico la droga que se utiliza es la atropina, que es antagonista muscarínico, de manera que va a bloquear los efectos antimuscarínicos, como la bradicardia, miosis, etc. En el caso de que se tenga la certeza clínica o que es proporcionada por el paciente o familiar de que es un órgano fosforado es imperante la administración de pralidoxima. Esta droga lo que hace es reactivar la acetilcolinesterasa pero solamente si se administra antes de que ocurra ese proceso de pérdida del alquilo, que posteriormente se traduce en el envejecimiento de la enzima.
Si han pasado 12 horas, muy probablemente la pralidoxima no tenga importancia en ese paciente porque ya es un tiempo suficiente como para que esta enzima irreversiblemente esté inhibida y no se pueda obtener ningún efecto farmacológico, de manera de que se debe hacer la aproximación diagnóstica lo más pronto posible y la administración de pralidoxima que reactiva la acetilcolinesterasa lo más pronto posible. La aplicación de esta droga en los órganos fosforados es vital.
En cuanto a las medidas generales es importante si la vía de administración es otra o la vía de contacto es otra, por ejemplo, si el paciente estaba en el campo haciendo fumigaciones y tuvo contacto por la piel y el paciente llega con los síntomas antes descritos, lo primero que hay que hacer es quitar la ropa al paciente y hacerlo bañar, porque mientras esa sustancia permanezca en la ropa va a seguir el proceso de absorción.
La administración de la Atropina es dosis-respuesta, es decir, todo depende del grado de intoxicación. Se pueden utilizar desde 5 ampollas hasta 20-25 ampollas de atropina y todo depende de la respuesta del paciente. Esto se puede realizar observando las pupilas del paciente, se tiene que vigilar la frecuencia cardíaca y tensión arterial. Cuando el paciente llega con estos 3 signos: miosis, bradicárdico e hipotenso. En la medida en que se siente que la frecuencia cardíaca comienza a normalizarse, las pupilas empiezan a dilatarse, es cuando se detiene la administración del medicamento, pero se debe dejar en dosis de mantenimiento porque la vida media de la Atropina que es 4 horas aproximadamente, durante ese tiempo va a tener su efecto y al culminar su vida media o su efecto farmacológico el paciente puede empezar nuevamente a presentar sintomatología tóxica.
Si por ejemplo, el paciente ingirió 3 sorbos del tóxico se administrar 15 ampollas de Atropina, la dosis depende de la respuesta clínica del paciente: tensión arterial, frecuencia cardíaca y pupilas. Cuando eso sucede, se deja la dosis de mantenimiento y aplicar las otras medidas que hagan falta tomar en ese paciente.
Existen casos crónicos que fueron detectados por exposiciones por piel o contaminación de algunos alimentos que fueron descritas como una intoxicación crónica, la parte que se verá más afectar en el paciente es la neuromuscular y podría tener polineuritis, que es bastante grave, fatiga o debilidad muscular, ataxia, trastornos en la marcha y en el caso más grave, parálisis con fallecimiento.
Hey @franciscomrc, great post! I enjoyed your content. Keep up the good work! It's always nice to see good content here on Steemit! Cheers :)